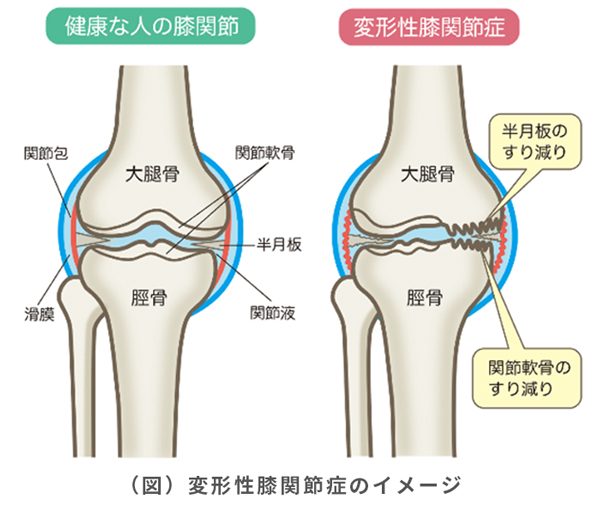
変形性膝関節症とは
女性は男性よりも4倍なりやすく、国内では変形性膝関節症によって症状が現れている方は約800万人と推定されています。加齢が主な原因とされているため、40歳以降の発症が多くみられますが、膝の痛みや違和感を「老化現象」と考え、治療に繋がらないことも多い病気です。
変形性膝関節症は早期発見・早期治療をすることにより、病気の進行を抑えて普通の日常生活を送ることが可能な病気です。膝に痛みや違和感が現れたら、「老化現象」と思い込まず、お気軽にご相談ください。
変形性膝関節症のセルフチェック
怪我をした覚えがないのに、膝が痛い
正座ができない
しゃがむことが難しく、和式トイレがつらい
床の上に座って膝を伸ばした時、膝裏が床につかない
昔は「がに股(O脚)」ではなかったのに、今はまっすぐ立った時、両膝の間に大きなすき間があく
歩き始め・動き始めに痛みがある
一度検査を受けることをおすすめします。
変形性膝関節症の症状
変形性膝関節症の進行度は、自覚症状によって大まかに3段階に分けられます。
初期:朝や動作開始時だけ痛む・外見上の変化なし
起床直後や歩き始めなど動作を開始したときにだけ痛み、少し休めば痛みが治まります。この痛みを「老化現象だから仕方ない」と思い、受診せずにそのまま放置してしまう方も少なくありません。X線検査(レントゲン)や外見上には異常はみられません。
中期:正座や階段の上り下りで痛み・膝にむくみ
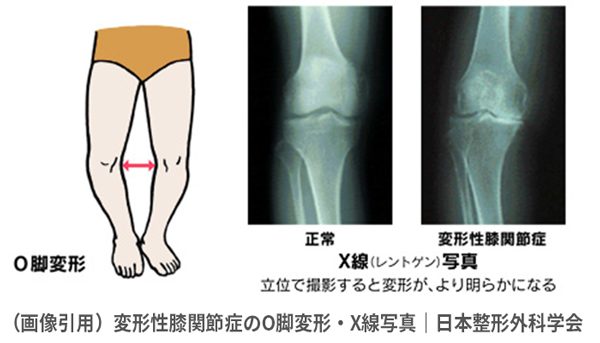
しゃがむ・正座・階段の上り下り(特に下り)など膝に負荷がかかる動作で痛みが現れます。膝を曲げにくい、伸ばしにくい、膝を動かすときにミシミシするような違和感や膝に水が溜まり腫れてむくむことで重だるく感じることがあります。また、レントゲン検査では太ももの骨(大腿骨:だいたいこつ)と膝下の骨(脛骨:けいこつ)の隙間が狭くなっていることが確認できるようになります。膝の変形(O脚:膝が外側に弯曲)がみられることもあります。
末期:何もしていなくても痛む・膝のO脚が目立ってくる
変形性膝関節症の原因
「一次性」の発症要因
加齢
変形性膝関節症の一番の原因です。加齢に伴って関節軟骨が弾力を失います。
女性・骨粗鬆症・筋力低下
閉経することで急激な筋力低下が起こり、膝関節に負担がかかります。
遺伝子(遺伝)
肥満・急激な体重増加
肥満度(BMI)=体重(kg)÷身長(m)2。適正はBMI≦25です。
仕事・スポーツなどによる膝の使い過ぎ
重度のO脚・X脚など足の変形
「二次性」の発症要因
膝関節の骨折・捻挫(ねんざ)や関節軟骨の損傷
靭帯(じんたい)・半月板損傷
関節リウマチ
反復性膝蓋骨脱臼(はんぷくせいしつがいこつだっきゅう)
大腿骨内顆骨壊死(だいたいこつないかこつえし)
痛風(つうふう)
変形性膝関節症の検査・診断
1. 問診・視診・触診
2. X線検査(レントゲン検査)
3. エコー検査(超音波検査)
ほかにも、必要に応じて次のような検査を行うことがあります。
関節液検査
膝の炎症によって腫れている場合、注射器で関節内の関節液を抜き取ります。変形性膝関節症では黄色がかった透明の関節液となり、一方で似た症状がみられる「関節リウマチ」では、黄色の濁った関節液となります。
MRI検査
膝の痛みが強い場合には、関節軟骨や半月板、骨内部の病変の有無を確認して、半月板損傷や大腿骨内顆骨壊死など似た疾患との鑑別を行います。
血液検査
関節リウマチや痛風発作と鑑別するために、血液検査を行うことがあります。
変形性膝関節症の治療法
2. 手術(関節鏡手術・骨切術・人工関節置換術)
※手術の必要がある場合には、適宜近隣の対応病院をご紹介させていただきます。
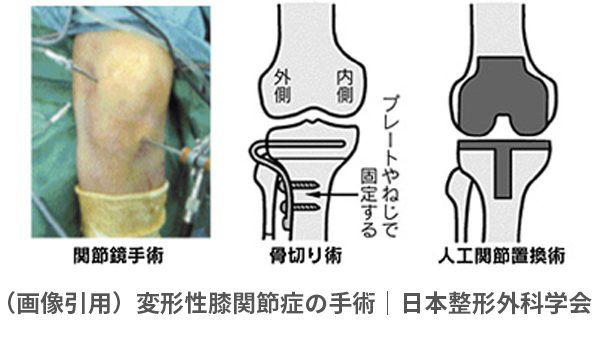
関節鏡手術
変形の程度が軽く、半月板損傷や滑膜炎などが痛みの主な原因となっている場合に行います。膝に小さな穴を開けて内視鏡(関節鏡)を挿入しながら、痛んだ組織や半月 板などの部分除去を行います。入院期間は約1週間です。体への負担が少ない手術ですが、痛みの緩和といった対症療法の意味合いが強いため、治療として行うことは推奨されていません。
高位脛骨骨切り術(こういけいこつこつきりじゅつ)
65歳未満で変形の程度が軽度~中期までの方に適応となります。すねの骨(脛骨)に切り込みを入れてネジやプレートで固定して、膝関節の骨が向き合うよう矯正する手術です。
切り込み部分に入れたプレートは時間をかけて骨とくっ付きます。入院期間は約1か月~1か月半で退院後も継続してリハビリテーションを行う必要があります。自分の骨を残せるメリットがありますが、術後15年20年と時間が経つと、痛みが再発して再手術(人工関節置換術)となる可能性があります。
人工関節置換術(じんこうかんせつちかんじゅつ)
問題のある膝関節面を切り取って、チタン合金やポリエチレンなど耐久性に優れた素材の人工関節に置き換える手術です。日本では年間約8万例を超える手術が行われており、人工関節の耐用性も術後15年で90%以上と良好です。体力があれば、ご高齢の方でも施術可能です。
膝関節全体を人工関節に置き換える「人工膝関節全置換術(TKA)」と、変形が進行した部分だけを置き換える「人工関節単顆置換術(UKA)」がありますが、単顆置換術(UKA)は、膝の曲げ伸ばしに問題のない65歳以上の方が原則適応となります。
人工関節置換術には痛みがなくなる、歩けるようになるというメリットがありますが、再置換の可能性のほか、手術なので体への負担が大きいことや感染による合併症リスクもゼロではないデメリットもあります。また入院期間は約1か月となり、退院後も継続してリハビリテーションを行う必要があります。
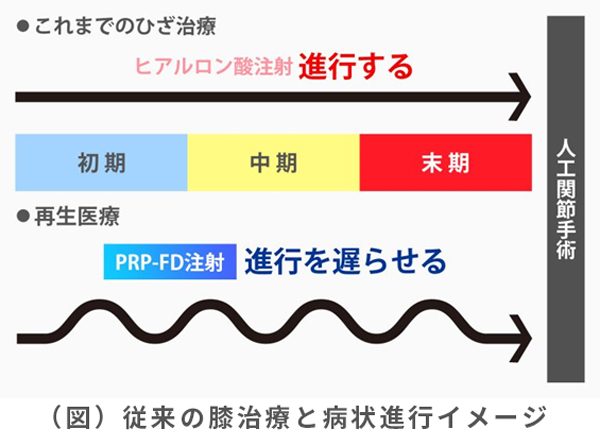
3. 再生療法(PRP-FD療法)※自由診療
再生療法とは、体の組織がダメージを受けたときに体が元々持っている修復能力を利用して組織の再生を促す治療法です。皮膚の切除や入院は不要なので、従来の方法(保存的治療)と手術の間に位置づけされる新しい治療法です。
当院で行っている再生療法「PRP-FD療法」は、患者様ご自身の血液から血小板に含まれる、組織修復を促進する成長因子「PRP(多血小板血漿:たけっしょうばんけっしょう)」を高濃度に抽出して、患部へ注射します。
RP-FD療法のメリットには、次のようなものがあります。
「慢性的な痛みの改善」や「病状の進行抑制」に高い効果が期待できる
成長因子の総量は、通常のPRP療法に比べて約2倍です。
病状の段階を問わず使用できる
初期段階から治療を行うことで、高い効果が期待できます。
自身の血液を利用するので拒絶反応のリスクが少ない
患者様のご都合に合わせて治療OK(約6か月間保存可能)
抽出成分(PRP)をフリーズドライ(FD)加工しているので、加工後の時間経過による成長因子の濃度低下が少なく済みます。
一方デメリットは、健康保険の適用が承認されていないので自由診療(全額自己負担)*2となること、予防接種と同様に2~3割の方に注射後数日間、注射部位に腫れや痛みがみられること、効果の実感には個人差があることです。
当院でのPRP-FD療法の流れ
STEP1採血
再生医療等安全性確保法に基づき、採取した血液は厚生労働省の特定細胞加工物製造許可を取得した施設に依頼して、PRP-FD製剤を作製します。(約3週間)
STEP2作製した製剤「PRP-FD」を膝関節に注射します
費用:15万円(税抜)
変形性膝関節症の予防
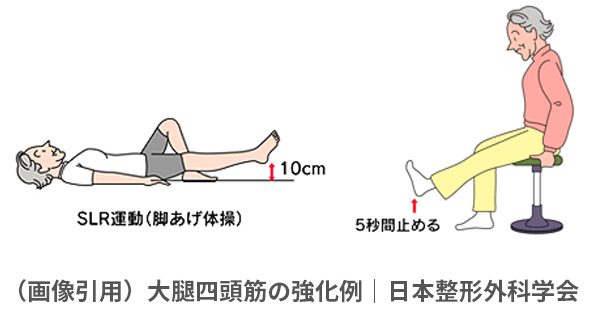
膝関節の負担を減らすために、太ももの筋トレやストレッチを行う
無理のない範囲で膝関節を支える筋肉(太ももの前の筋肉)を鍛えたり、膝関節の動きを大きくするストレッチ(太ももの筋肉を伸ばすこと)を行ったりしましょう。
有酸素運動で体力の低下を防ぐ
ラジオ体操・ウォーキング・水泳など少し疲れる程度の運動(約30分×週2回)を目安に行うと良いでしょう。
正座を避ける
肥満を解消し、適正体重を保つ
運動などを取り入れ減量するようにしましょう。
膝をクーラーなどで冷やさず、温めて血行を良くする
洋式トイレを使用する
院長からひとこと
変形性膝関節症は早期に診断し、早期に治療することが大切です。
膝に痛みを感じているほとんどの患者様に「筋力の低下」や「筋の柔軟性低下」などによる膝関節の「捻じれ(歪み)」が生じています。この「捻じれ」が変形性膝関節症や半月板損傷の発端となります。
「膝の状態がどうなっているか?」「今後、進行を予防するためにはどうするのが良いか?」など、患者様の疑問に対して、納得していただける説明を心がけています。
治療に関しては、関節内と関節外両方の治療が必要になります。関節内に対しては「再生医療」、関節外に対しては「リハビリテーション」が最も効果的な治療法です。再生医療は新しい治療法ですので、詳しくご説明させていただきます。お気軽にお申し出ください。
患者様がご納得の上で、ご来院頂きたいので、まずはお電話にてのお問い合わせをおすすめしております。
患者様の状態をご確認し、治療法についてのご説明をいたします。
